Don't miss our updates



Desde hace dos décadas, Ingenes brinda servicios de Reproducción Asistida de alta calidad en México y los Estados Unidos.

Conoce algunos síntomas que podrías presentar durante la espera de los resultados de tu prueba beta, después de una transferencia embrionaria.

Convertirse en madre o padre es uno de los momentos más ilusionantes de la vida, pero cuando surgen dificultades para concebir, ese sueño puede parecer inalcanzable. Las adherencias pélvicas, o tejido cicatricial, son una causa frecuente de infertilidad. Se forman tras cirugías, infecciones o procesos inflamatorios como la endometriosis, y pueden dificultar la movilidad y función de tus órganos reproductores. ¿Qué son las adherencias pélvicas y cómo se forman? Son bandas de tejido cicatricial que conectan ovarios, trompas, útero, vejiga o intestinos, limitando su movimiento. Aparecen como respuesta a cirugías abdominales o pélvicas, infecciones pélvicas o endometriosis. Entre el 60 % y el 90 % de las mujeres con cirugía ginecológica mayor desarrollan adherencias. La laparoscopía reduce el riesgo, pero factores individuales y el manejo intraoperatorio también influyen. ¿Cómo afectan a tu fertilidad? Adherir ovarios a estructuras cercanas y dificultar la liberación de óvulos. Obstruir trompas de Falopio, impidiendo el paso de óvulos o espermatozoides. Aumentar el riesgo de embarazo ectópico. Causar dolor en el coito, lo que puede reducir tus relaciones en días fértiles. Por eso, procedimientos como la ligadura de trompas deben valorarse si quieres ser madre o padre en el futuro. Síntomas que pueden aparecer Dolor pélvico crónico. Distensión abdominal por obstrucción intestinal. Dismenorrea (menstruaciones muy dolorosas). Dispareunia (dolor en las relaciones sexuales). Infertilidad. Mayor riesgo de embarazo ectópico. Prevención y causas Además de cirugías como cesáreas, extracción de miomas o quistes y reversión de ligadura de trompas, las adherencias pueden deberse a apendicitis, infecciones pélvicas o inflamación por endometriosis o hidrosalpinx. Para reducir el riesgo, tu médico puede usar barreras antiadherentes, técnicas mínimamente invasivas y antiinflamatorios adecuados. Nunca te automediques y consulta siempre a un especialista en reproducción asistida. Diagnóstico La laparoscopía diagnóstica es el estándar de oro pero conlleva anestesia y riesgo de nuevas adherencias. En Ingenes proponemos primero un ultrasonido vaginal ginecológico, un método no invasivo que suele ofrecer la información necesaria. Si se requiere más detalle, la histerosalpingografía con contraste ayuda a visualizar obstrucciones en trompas y útero. Tratamientos para lograr el embarazo La fertilización in vitro (FIV) es la opción más efectiva para sortear las trompas de Falopio. Consiste en aspirar óvulos, fecundarlos en laboratorio y transferir embriones de alta calidad al útero. Habla con tu especialista para diseñar un protocolo que incluya la dosis de hormonas adecuada y técnicas de cultivo, como la extensión a blastocisto. Si sospechas que tienes adherencias y quieres ser mamá o papá Acudir a un especialista en fertilidad te permitirá recibir un diagnóstico oportuno y un plan de tratamiento personalizado. En Ingenes combinamos experiencia, tecnología de vanguardia y un equipo humano que te acompañará en cada paso. Preguntas frecuentes (FAQ) 1. ¿Puedo evitar las adherencias después de una cirugía? No se elimina totalmente el riesgo, pero se reduce usando barreras biodegradables, laparoscopía y antiinflamatorios específicos. Seguir las indicaciones postoperatorias y evitar esfuerzos físicos intensos también ayuda. 2. ¿Siempre causan infertilidad? No. Si no interfieren con la liberación de óvulos ni bloquean las trompas, puedes concebir naturalmente. Si llevas 12 meses intentando sin éxito (6 meses si tienes más de 35 años), consulta en reproducción asistida. 3. ¿La laparoscopía terapéutica las elimina? Sí, permite lisar adherencias y mejorar la movilidad de ovarios y trompas. Para evitar nuevas adherencias, se usan barreras antiadherentes y fisioterapia pélvica. 4. ¿Qué si la FIV no funciona? Se revisan calidad embrionaria, respuesta ovárica y receptividad uterina. Pueden ajustarse dosis hormonales, prolongar la cultura a blastocisto o aplicar PGT-A para seleccionar embriones euploides. También existen técnicas complementarias como estimulación endometrial o donación de óvulos. Fuentes consultadas MedlinePlus. (2023). Adherencias pélvicas. https://medlineplus.gov/adhesions.html Diamond MP, Daniell JF. (1995). Prevención de adherencias y resultado reproductivo. Fertility and Sterility, 63(2), 235–240. American College of Obstetricians and Gynecologists. (2017). Prevención de adherencias postoperatorias. ACOG Practice Bulletin. Seracchioli R, et al. (2001). Manejo laparoscópico de adherencias anexiales. Human Reproduction, 16(2), 372–376. Recuerda que cada historia es única. Si sientes que necesitas ayuda para cumplir tu sueño de ser mamá o papá, busca el apoyo de un especialista en reproducción asistida. Estamos contigo en este camino.

La microbiota es un conjunto de microorganismos esenciales para el desarrollo óptimo del embrión. Descubre cómo pueden afectarle aquí.

La calidad de los óvulos puede afectar a muchas mujeres y hombres que desean ser padres, pero no estás sola: sentir tristeza o frustración es natural y con el apoyo adecuado puedes avanzar hacia tu objetivo. Un diagnóstico de mala calidad ovocitaria no te cierra las puertas para ser madre. Con el tratamiento correcto y una actitud esperanzadora, aún hay numerosas opciones: desde fecundación in vitro hasta terapias complementarias y ajustes en tu rutina diaria. Trabaja de la mano de tu equipo médico para diseñar un plan personalizado. Juntos valorarán cada alternativa y elegirán la que mejor se adapte a ti. ¿Cómo saber si tengo mala calidad ovocitaria y qué pruebas necesito? Al nacer, tenemos cerca de 2 millones de ovocitos, cifra que baja a 400 000 en la pubertad. Solo ovularemos entre 350 y 450 óvulos maduros a lo largo de nuestra vida reproductiva y su calidad puede verse afectada por la edad y el entorno. Para confirmar un diagnóstico, tu especialista puede solicitar: Hormona antimülleriana (AMH) en pg/mL Recuento de folículos antrales (RFA) por ecografía transvaginal Perfil hormonal (FSH, LH, estradiol) en mIU/mL No te automediques: antes de cualquier paso, consulta con un especialista en reproducción asistida. Principales causas de mala calidad ovocitaria 1. Edad Tras los 35 años la calidad y cantidad de óvulos disminuye por el envejecimiento folicular y un mayor riesgo de anomalías cromosómicas. 2. Sobrepeso y obesidad Alteran el equilibrio hormonal y metabólico, reduciendo los óvulos maduros obtenidos en la punción folicular y las tasas de embarazo. 3. Tratamientos oncológicos La quimioterapia y la radioterapia pueden dañar la reserva ovárica. Se recomienda congelar óvulos antes de iniciar estos tratamientos y planear un protocolo de fertilidad con tu médico. 4. Desequilibrios hormonales Trastornos como el SOP o alteraciones tiroideas pueden impedir la maduración ovocitaria. Un perfil hormonal completo permite detectarlos y corregirlos. 5. Factores genéticos Mutaciones en genes de la zona pelúcida pueden dificultar la fecundación o división del embrión. 6. Estimulación ovárica El tipo y dosis de hormonas influyen en la calidad de los óvulos. Un protocolo individualizado maximiza los resultados. 7. Endometriosis El tejido endometrial fuera del útero puede causar inflamación y dañar los folículos ováricos. 8. Alcohol y tabaco Generan radicales libres que afectan la fertilidad y adelantan la menopausia. La OMS aconseja evitarlos si buscas un embarazo. 9. Problemas inmunológicos Resistencia a la insulina o enfermedades autoinmunes pueden alterar el ambiente folicular. Con el tratamiento adecuado, tu médico puede mejorar la calidad ovocitaria. Si consideras la ovodonación o quieres más información sobre el impacto de la calidad ovocitaria, visita nuestros recursos. Preguntas frecuentes 1. ¿Puede la dieta mejorar la calidad de mis óvulos? Sí. Una alimentación rica en antioxidantes (vitaminas C y E), omega 3 y minerales como selenio y zinc favorece un ambiente folicular saludable. Mantén un IMC entre 18.5 y 24.9 y evita dietas extremas. 2. ¿Qué suplementos son recomendables? Ácido fólico (400–800 µg/día), coenzima Q10 (100–200 mg/día) y DHEA (25 mg/día bajo supervisión médica) han mostrado beneficios. Consulta siempre con tu médico antes de iniciar. 3. ¿Sirve la acupuntura? Puede mejorar el flujo sanguíneo ovárico y la regulación hormonal. Busca un profesional certificado y avisa a tu especialista en reproducción. 4. ¿Cuánto esperar tras un tratamiento oncológico? Depende de cada caso, pero suele ser de 6 a 12 meses. Tu oncólogo y especialista evaluarán tu reserva ovárica para determinar el mejor momento. Fuentes consultadas American Society for Reproductive Medicine. Assessment of ovarian reserve. Fertility and Sterility, 114(4), 793–807 (2020). National Library of Medicine. PCOS: Overview & Treatments. MedlinePlus (2021). Practice Committee ASRM. Testing and interpreting hormone measures in assisted reproduction. Fertility and Sterility, 104(3), 59–71 (2015). World Health Organization. Global status report on alcohol and health (2014). Ánimo: cada paso te acerca a tu meta. Habla con un especialista en fecundación para recibir la guía y el apoyo que necesitas.

Helen recuerda el momento en que su vida tomó un giro inesperado. A los 33 años, tras años de desafíos de salud como la endometriosis, la pérdida de un ovario y múltiples cirugías por quistes, su sueño de ser madre parecía cada vez más lejano. “Cuando eres joven, no piensas en las consecuencias futuras de estos problemas de salud”, comparte. “Pero al decidir formar una familia, la realidad me golpeó con fuerza”. Después de años de tratamientos infructuosos y visitas a varios ginecólogos, la esperanza de Helen se desvanecía. La carga emocional de no concebir afectaba su bienestar y sus relaciones. “Todo lo que veía me recordaba lo que no podía tener. Lloraba a todas horas, sentía que me había rendido”. Esta lucha no solo la agotó emocionalmente, también llevó al colapso de su matrimonio. ¿Cómo influyen la endometriosis y los ovarios poliquísticos en la fertilidad? La endometriosis y el síndrome de ovario poliquístico (SOP) pueden alterar la función ovárica y la calidad ovocitaria. La endometriosis puede causar adherencias y quistes que interfieren con la liberación del óvulo. El SOP genera desequilibrios hormonales que provocan ciclos irregulares y anovulación. ¿Qué pasos siguió Helen hasta encontrar apoyo en Ingenes? La madre de Helen le recomendó Ingenes. Allí, estudios hormonales y ecografías revelaron ovarios poliquísticos además de endometriosis. El equipo diseñó un plan de estimulación ovárica personalizado, cuidando la calidad de cada folículo. Evitar la automedicación Evita automedicarte sin consultar a un especialista en Reproducción Asistida. Cada caso es único y requiere supervisión médica para aumentar las probabilidades de éxito. ¿En qué consiste el tratamiento que llevó a Helen al embarazo gemelar? Tras la estimulación ovárica, se realizó la punción folicular obteniendo 12 ovocitos y se lograron 8 embriones de alta calidad (grado A). A los 5 días, se transfirieron dos embriones y nació el embarazo. “Fue como recibir el mejor regalo imaginable. Nada se compara con la alegría de saber que iba a ser madre”, recuerda. “La sorpresa fue aún mayor cuando supe que serían dos. Hanna y Haén llegaron a mi vida como un milagro doble”, cuenta emocionada. En “Me convertí en mamá a pesar de tener endometriosis” encontrarás más historias que muestran cómo la ciencia y el apoyo emocional funcionan de la mano. ¿Cómo vive Helen la experiencia de ser madre de gemelos? En el Día Nacional de los Hermanos, Helen reflexiona: “Verlos juntos, experimentando la vida lado a lado, me llena de una felicidad indescriptible. Son un recordatorio de que, a pesar de los desafíos, la esperanza nunca debe perderse”. Ahora disfruta cada sonrisa de Hanna y Haén, abrazándolos con gratitud y amor. La historia de Helen es un testimonio de perseverancia, fe y del poder de la medicina reproductiva para convertir sueños en realidad. Hoy mira hacia el futuro con optimismo: “Ellos me escogieron a mí y yo encontré el camino correcto para llegar a ellos”. Fuentes Consultadas American Society for Reproductive Medicine. (2020). Trastornos ovulatorios. Fertilidad y Esterilidad, 113(1), 1-9. https://doi.org/10.1016/j.fertnstert.2019.10.032 National Institute of Child Health and Human Development. (2021). ¿Qué es la endometriosis? MedlinePlus. https://medlineplus.gov/endometriosis.html Practice Committee of the American Society for Reproductive Medicine. (2018). Manejo del síndrome de ovario poliquístico. Fertilidad y Esterilidad, 110(3), 364-379. https://doi.org/10.1016/j.fertnstert.2018.03.013 World Health Organization. (2022). Hojas informativas: endometriosis. WHO. https://www.who.int/es/news-room/fact-sheets/detail/endometriosis Preguntas Frecuentes ¿Qué es la endometriosis y cómo afecta el embarazo? La endometriosis es un crecimiento de tejido similar al uterino fuera del útero. Causa inflamación, dolor y adherencias que interfieren con la ovulación y la implantación. Con diagnóstico temprano y tratamiento especializado, como los protocolos de Ingenes, se pueden superar estos obstáculos y aumentar las probabilidades de embarazo. ¿Cuál es la diferencia entre SOP y endometriosis? El SOP genera desequilibrios hormonales con ciclos irregulares, exceso de andrógenos y quistes ováricos. La endometriosis es crecimiento de tejido endometrial fuera del útero. Ambos pueden dificultar la fertilidad, pero sus mecanismos son distintos: en el SOP el problema es la ovulación; en la endometriosis, las adherencias y la inflamación. ¿Cómo puedo mejorar mis probabilidades de embarazo con endometriosis? Un manejo integral incluye control del dolor, tratamiento hormonal y, en muchos casos, cirugía laparoscópica para retirar adherencias o quistes. Evita la automedicación sin consultar a un especialista. La reproducción asistida, con estimulación individualizada y transferencia embrionaria en el momento óptimo, ofrece altas tasas de éxito. ¿Qué cuidados debo tener durante el tratamiento de fertilidad? Durante la estimulación ovárica, realiza controles ecográficos frecuentes y medición de hormonas en sangre para ajustar la dosis de FSH conforme a la respuesta ovárica. Mantén una dieta balanceada, ejercicio moderado y apoyo emocional con terapia o grupos de apoyo para mejorar la receptividad endometrial y el bienestar general antes de la transferencia embrionaria. Tu camino hacia la maternidad o paternidad puede ser desafiante, pero no estás solo. Si estás buscando aumentar tus probabilidades de embarazo o necesitas orientación, acude a un especialista en fecundación. Estamos aquí para apoyarte en cada paso.

Bajar de peso, tener un auto o una casa nueva, tener un empleo mejor pagado son solo algunas de las metas que cada año nos hacemos. Algunas las logramos otras tantas se quedan en el intento. Sin embargo, ¿ha estado entre tus propósitos tener un bebé?, ¿por cuánto tiempo lo has deseado sin lograrlo? Las circunstancias pueden ser muchas, pero es momento de que ese propósito no se quede en un deseo más sin cumplir. Por esta razón, te damos cinco propósitos para que este año nuevo te decidas y mejores ese proceso de búsqueda de tu bebé en casa, ya que no solo mejorarán tu salud en general, sino que favorecerán tu fertilidad. De propósitos a realidades 1.-Come sanamente El cambio de hábitos en nuestra alimentación es una de las metas que más beneficios traerá este año si te decides realizarlo, ya que mejorará tu peso y composición corporal. En este sentido inicia este proceso evitando alimentos procesados o enlatados, escoge y aumenta tu consumo de frutas, verduras, que tus preparaciones sean con menor cantidad de grasa y aumenta tu consumo de agua natural. Con estos pequeños cambios verás la diferencia no solo en la báscula, sino en tu ánimo al preparar a tu cuerpo para ese camino tan anhelado de ser mamá. 2. Haz ejercicio Es un propósito que se complementa con el primero, acompañar tus nuevos buenos hábitos de alimentación con una rutina diaria de ejercicio no solo te mantendrá en forma, sino que acelerará y mejorará tus posibilidades de quedar embarazada. Todo es mejor con ayuda profesional 3.Evita malos hábitos Beber alcohol en exceso y fumar disminuye la cálidad de los óvulos y espermatozoides, ya que sus sustancias producen toxicidad en las hormonas implicadas en la ovulación. En este mismo sentido, es importante mencionarte que si tienes planeado tener un bebé, bajarle a la cafeína favorecerá tu propósito, ya que está comprobado científicamente que beber más tres tazas diarias puede dificultar la implantación del óvulo en el útero. 4. Acude con un especialista en Biología de la Reproducción Si llevas más de un año intentando ser mamá y no lo has logrado, posiblemente se trate de un problema de fertilidad. Esto se comprueba a través de una serie de estudios personalizados, donde te diagnostican el principal problema que tú o tu pareja pueden tener y con base en ello, te orientan para el mejor tratamiento que te permita culminar el sueño de ser mamá. 5. Toma las cosas con calma Posiblemente ya llevas varios intentos y no has logrado esa meta tan anhelada, y es evidente que el desánimo, estrés, frustración y tristeza estén a la orden del día. Es completamente comprensible porque no siempre entiendes las causas del porqué no has podido tener un bebé; sin embargo todas esas emociones negativas como el estrés solo obstaculizan el proceso, y afecta negativamente tus posibilidades de concebir. Tomarse la vida con calma y a medida de lo posible minimizar el estrés, permitirá que el proceso sea mucho mejor. No dejes pasar otro año más con un deseo sin cumplir, y este 2024 permítenos ayudarte a bajar tu estrella del cielo. Te garantizamos que no estarás sola en este proceso tan importante en tu vida. ¡Anímate y agenda una cita, con Ingenes sí es posible!
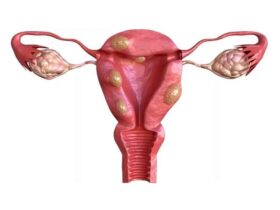
La miomatosis uterina es la aparición de miomas o fibromas en el útero, que dificultan el traslado de espermatozoides al óvulo y tener un bebé.
Descubre la congelación de óvulos en Ingenes: una solución proactiva para mujeres que planifican su futuro familiar. Aprende cómo este proceso puede preservar tu capacidad reproductiva.
Explora cómo los tratamientos de FIV e ICSI en Ingenes pueden ser tu solución para superar la infertilidad. Descubre un enfoque personalizado y el apoyo experto para tu viaje hacia la búsqueda de tu bebé.

Convertirse en mamá es una de las decisiones más significativas en la vida, pero hoy en día cada vez más mujeres eligen hacerlo por cuenta propia. Lluvia decidió ser mamá soltera a sus 40 años. En nuestra sociedad, ejercer el derecho a la maternidad sin pareja puede nacer de la convicción personal o de situaciones de la vida. Conoceremos a Lluvia, sus motivaciones, los retos que superó y cómo vive la experiencia de ser madre soltera. Su historia busca inspirar a quienes estén en la misma situación y recordarles que no están solas y que todos los sueños son posibles. ¿Por qué decidió ser mamá soltera a los 40 años? Lluvia sabía que el reloj biológico avanzaba, pero también que tenía derecho a ser madre según sus tiempos. A los 40 optó por la reproducción asistida para preservar sus óvulos y no renunciar a su sueño. Tomó esta decisión informada, consciente de riesgos y beneficios, y contó con acompañamiento emocional continuo. Por otra parte, en Ingenes siempre recomendamos no medicarte sin supervisión. Y, antes de iniciar cualquier tratamiento, acude a un especialista en reproducción asistida para aumentar tus probabilidades de éxito. Diagnóstico y tratamiento inicial En la primera consulta le detectaron un mioma extrauterino a Lluvia. Tras extirparlo, esperó ocho meses para que su útero se recuperara. Durante ese periodo siguió un plan con analgésicos, vitaminas prenatales y ecografías cada tres meses. La espera fue intensa: “Pensaba en mi edad y en qué pasaría si no lograba embarazarme”, comenta Lluvia. El apoyo psicológico es esencial; muchos centros ofrecen terapia enfocada en fertilidad. Procedimiento de fecundación in vitro (FIV) Recibió un protocolo de estimulación ovárica con 150 UI diarias de FSH y monitoreos constantes. Tras la punción folicular obtuvo ocho óvulos, de los cuales seis se fertilizaron in vitro. El embrión de mejor calidad se transfirió al útero y los excedentes se criopreservaron a –196 °C. 14 días después, la prueba de embarazo fue positiva. Maternidad y rol del donante Hoy Balam, el hijo de Lluvia, tiene 1.6 años y es “la luz de su vida”. El donante es un amigo cercano que ha estado presente desde el nacimiento y visita cada fin de semana. Aunque no viven juntos, su vínculo crece día a día. Otras historias de éxito en Ingenes La ciencia reproductiva ofrece alternativas para mujeres sin pareja. Por ejemplo, Quise ser mamá soltera y lo logré a mis 43 años o Quería ser madre soltera y a los 46 años tuve a mis nenas muestran cómo la FIV y la donación de esperma hacen posibles los sueños. Si quieres dar este paso, cuéntanos tu historia aquí y encontraremos la solución adecuada para ti. Preguntas frecuentes ¿A qué edad considerar la maternidad en solitario? No hay una edad ideal, pero a partir de los 35 la reserva ovárica baja. Un análisis de hormonas anti-Müllerianas y una ecografía transvaginal te darán el panorama. Un especialista evaluará tu salud y te recomendará el mejor momento. ¿Qué opciones de donación de esperma existen? Puedes elegir donante anónimo, con perfil genético compatible, o conocido, como un amigo o familiar. En ambos casos se realizan pruebas exhaustivas para descartar infecciones y asegurar calidad seminal. ¿Qué riesgos conlleva la FIV en mayores de 40? Los riesgos incluyen embarazo múltiple, síndrome de hiperestimulación ovárica y complicaciones obstétricas. Protocolos actuales de dosis bajas de hormonas y transferencias de un solo embrión han reducido estos riesgos. ¿Cómo manejar el aspecto emocional de ser madre soltera? El apoyo psicológico es fundamental. Un terapeuta en fertilidad, grupos de apoyo y una red de familiares y amigos te ayudarán a afrontar la ansiedad y los miedos. Fuentes consultadas MedlinePlus. (2022). Infertilidad. Recuperado de https://medlineplus.gov/infertility.html American Society for Reproductive Medicine. (2021). Directrices sobre edad femenina y potencial reproductivo. Fertility and Sterility, 116(1), 25–34. https://doi.org/10.1016/j.fertnstert.2021.02.017 National Institute for Health and Care Excellence. (2020). Problemas de fertilidad: evaluación y tratamiento. Guía NICE [NG126]. Recuperado de https://www.nice.org.uk/guidance/ng126 Practice Committee of the American Society for Reproductive Medicine. (2020). Evaluación óptima de la mujer infértil. Fertility and Sterility, 113(4), 833–844. https://doi.org/10.1016/j.fertnstert.2020.01.022 Te acompañamos en cada paso de tu camino hacia la maternidad. Siempre es buena idea acudir con un especialista en reproducción asistida para resolver dudas, recibir orientación personalizada y sentirte segura.

Descubre cómo congelar el tiempo biológico es posible con el congelamiento de embriones. En Ingenes, te acompañamos en este viaje hacia la preservación de tu fertilidad.

La amenorrea es la ausencia de los periodos menstruales y es indicio de una condición subyacente. Conoce más sobre ella aquí.

Jennifer Aniston llama a todas las mujeres a congelar óvulos: “Hubiera dado cualquier cosa si alguien me lo hubieran dicho”.

Descubre el proceso y beneficios de la Fecundación In Vitro (FIV). Desde su técnica avanzada hasta su relevancia en el mundo de la medicina reproductiva.

El embarazo es un viaje lleno de ilusión, pero cuando se trata de un embarazo de alto riesgo puede sentirse abrumador. Por eso existe la Medicina Materno Fetal, un equipo que acompaña a mamás y papás en cada paso para cuidar a la madre y al bebé. Desde complicaciones médicas hasta inseguridades emocionales, aquí encontrarás la guía y el acompañamiento que necesitas. Durante décadas, estos especialistas han unido su dedicación y experiencia para apoyar a miles de familias a superar los retos de un embarazo de alto riesgo. Marlene, quien a las 13 semanas de su embarazo gemelar enfrentó una complicación, encontró en nuestros expertos el respaldo que necesitaba. ¿Qué es la Medicina Materno Fetal? Es la especialidad que previene, diagnostica y trata complicaciones en embarazos de alto riesgo. Con técnicas de imagen avanzada, monitoreo fetal y pruebas genéticas, cuida de ti y de tu bebé. Su meta es detectar a tiempo problemas como preeclampsia, sangrados o malformaciones, y diseñar un plan con dosis de medicamentos (progesterona en IU, mg o mL), reposo, ecografías de alta resolución y, cuando hace falta, procedimientos intrauterinos. Embarazo gemelar y cómo ayuda la Unidad Materno Fetal Los gemelos pueden nacer antes de tiempo, tener diferencias en peso o restricción de crecimiento. Aquí hacemos una ecografía Doppler y medimos índice de pulsatilidad arterial, biometría fetal (CRL en mm, FL en mm) y líquido amniótico (mL). Así ajustamos la vigilancia, administramos corticoides si hay riesgo de parto pre término y, de ser necesario, coordinamos traslados a terapia neonatal para dar a tus bebés la mejor oportunidad de salud. Pruebas diagnósticas en Medicina Materno Fetal Ofrecemos ecografía morfológica semanal, resonancia magnética fetal en casos complejos y amniocentesis o cordocentesis para estudios genéticos. Cada paso se explica con detalle, evaluando riesgos y beneficios, bajo anestesia local o sedación y monitoreo continuo. Si buscas aumentar tus probabilidades de embarazo o ya tuviste complicaciones, acude a un especialista en Reproducción Asistida antes de automedicarte. ¿Por qué elegir Ingenes? Combinamos la experiencia en Reproducción Asistida con un enfoque integral de Medicina Materno Fetal. Contamos con ecógrafos 4D/5D, laboratorios certificados y unidad de terapia intensiva neonatal. Historias reales como “Tenía miomas uterinos y logré ser mamá con FIV” o “En mi último intento de embarazo con FIV llegó mi nena” reflejan nuestro compromiso humano y profesional. La historia de Marlene “En mi familia y en la de mi esposo había infertilidad. Cuando quedé embarazada de gemelos, a las 13 semanas sufrí un sangrado intenso y me dijeron que era difícil que sobrevivieran.” En Ingenes me hicieron ecografía Doppler y un plan con progesterona 200 mg vía vaginal, más vigilancia cada 7 días. El apoyo emocional y médico me dio confianza y esperanza. Gracias a ellos mis gemelos nacieron a las 37 semanas con 2.8 kg y 2.6 kg. Sin complicaciones. Ahora esperamos con alegría un tercer bebé y sabemos que Ingenes estará a nuestro lado.” Fuentes Consultadas American College of Obstetricians and Gynecologists. (2021). Boletín de Práctica No. 203: Hipertensión Crónica en el Embarazo. Obstetrics & Gynecology, 133(1), e26–e50. MedlinePlus. (2022). Embarazo de Alto Riesgo. Biblioteca Nacional de Medicina de EE. UU. Society for Maternal-Fetal Medicine. (2020). Restricción del Crecimiento Fetal: Guías de ACOG y SMFM. World Health Organization. (2019). Recomendaciones de la OMS sobre la atención prenatal para una experiencia de embarazo positiva. Sabemos lo desafiante que puede ser un embarazo de alto riesgo, pero ni tú ni tu familia estan solos. Busca apoyo, confía en tu equipo médico y acude siempre con un especialista en fecundación para recibir la mejor atención.

Descubre Ubuntu, la filosofía africana de conexión y comunidad, y cómo en Ingenes la adoptamos para fortalecer nuestra misión “Yo soy porque nosotros somos”

Conoce la historia de Beatriz, quien a sus 44 años y a pesar de las adversidades, logró tener a su bebé mediante Fertilización In Vitro.

La endometriosis es una enfermedad crónica que afecta a millones de mujeres en todo el mundo, sin importar su estilo de vida o profesión. Ocurre cuando el tejido que normalmente recubre el útero crece fuera de él, provocando dolor y molestias que pueden interferir en tu día a día. Aún no se conoce con exactitud su origen, pero sabemos que puede presentarse a cualquier edad y en todas las etnias. Según la Organización Mundial de la Salud (OMS), eso equivale a unos 176 millones de mujeres en todo el mundo. Y muchas no reciben diagnóstico a tiempo por falta de información. Aquí encontrarás consejos de ocho famosas que han compartido su experiencia, opciones para cuidar tu fertilidad (Reconociendo la Endometriosis para Proteger tu Fertilidad) y cómo planear tu embarazo (Endometriosis: lo que debes saber y cómo tener un bebé). 8 famosas con endometriosis: consejos para vivir mejor Lena Dunham, actriz y guionista Lena Dunham: “Anuncié que no me iría hasta que detuvieran el dolor” A los 31 años decidió someterse a histerectomía tras años de dolor insoportable. Su historia ha ayudado a visibilizar tratamientos quirúrgicos y opciones para manejar el dolor. Tia Mowry, actriz Tia Mowry: “Mi dolor extremo resultó ser endometriosis” Después de dos cirugías, su médico le sugirió eliminar lácteos, azúcares y alcohol. Con dieta, medicación y seguimiento, logró quedarse embarazada y hoy disfruta su maternidad. Padma Lakshmi, actriz y modelo Padma Lakshmi: “Me dijeron que nunca tendría un hijo naturalmente” Fundadora de la Endometriosis Foundation of America, vivió síntomas 23 años antes de un diagnóstico certero. En 2010 dio a luz de forma natural y hoy promueve investigación y apoyo. Gabrielle Union, actriz Gabrielle Union: “Mi diagnóstico fue adenomiosis; un tipo de endometriosis” Tras varios abortos espontáneos y menstruaciones dolorosas de hasta 10 días, a los 40 recibió el diagnóstico. Con tratamiento especializado pudo concebir de forma segura. Julianne Hough, actriz y cantante Julianne Hough: “Es frustrante y doloroso tener relaciones sexuales” Con síntomas desde los 15 años, recomienda no normalizar cólicos severos. Además el apoyo de la pareja y explorar alternativas íntimas son muy importantes para mejorar la calidad de vida en estos procesos. Jessica Williams, actriz Jessica Williams: “Los cólicos asesinos no son normales” Después de años ignorando el dolor, fue diagnosticada en urgencias. Sugiere insistir hasta encontrar a un buen especialista, evitar la automedicación y seguir el tratamiento al pie de la letra. Halsey, cantante Halsey: “Las almohadillas térmicas pueden ser un salvavidas” Combina calor local, medicamentos recetados y descanso. Su experiencia refuerza la importancia de un plan de manejo del dolor personalizado. Monica, cantante Monica: “Estuve hospitalizada numerosas veces por migrañas” Se sometió a una cirugía de ocho horas para quitar quistes y fibromas. Hoy comparte su testimonio para recordar lo esencial que es cuidar la salud uterina. ¿Cómo encontrar apoyo y tratamiento especializado? Conectar con una red de apoyo —foros, grupos locales como la Fundación Mexicana para el Apoyo a Mujeres con Endometriosis A.C.— te ayudará a compartir experiencias y a encontrar especialistas en reproducción asistida. No te automediques sin supervisión médica y si tu objetivo es el embarazo, acude con un especialista en reproducción asistida para optimizar tus probabilidades de éxito. ¿Es posible tener endometriosis y convertirte en mamá? Sí. Con un diagnóstico temprano (Reconociendo la Endometriosis para Proteger tu Fertilidad) y un plan integral —que incluya cirugía, manejo del dolor, nutrición y, si es necesario, reproducción asistida— podrás alcanzar tu meta de ser mamá. Acércate a Ingenes. Cuéntanos tu historia aquí y nuestro equipo diseñará la estrategia ideal para ti. Preguntas frecuentes sobre endometriosis y fertilidad 1. ¿Qué síntomas indican que podría tener endometriosis? Dolor pélvico crónico, cólicos menstruales intensos (hasta 48–72 h), molestias al orinar o defecar, dolor durante las relaciones sexuales y sangrado abundante (> 80 mL por ciclo). Si interfieren con tu vida, consulta a un ginecólogo. Recuerda: los “cólicos asesinos” no son normales. 2. ¿Cómo afecta la endometriosis la fertilidad? La inflamación y las adherencias pueden dificultar la ovulación, el transporte del óvulo y la implantación. Entre el 30% y el 50% de las mujeres con endometriosis experimentan infertilidad. El tratamiento suele incluir laparoscopia para retirar implantes, medicamentos hormonales (agonistas de GnRH, anticonceptivos) y, en algunos casos, FIV. 3. ¿Qué tratamientos médicos y quirúrgicos existen? Opciones médicas: anticonceptivos orales, progestágenos, agonistas de GnRH, antiinflamatorios no esteroideos. Opciones quirúrgicas: laparoscopia diagnóstica y extirpación de implantes, histerectomía (si no hay deseo de embarazo). La elección depende de tu edad, gravedad, deseo de maternidad y respuesta previa. Siempre consulta a un especialista en reproducción asistida antes de iniciar cualquier tratamiento. 4. ¿Qué cambios en el estilo de vida ayudan a controlar los síntomas? Adopta una dieta antiinflamatoria (omega-3, fibra), ejercicio moderado (30 min diarios), técnicas de relajación (yoga, meditación) y calor local (almohadillas térmicas). Reducir lácteos, azúcares refinados y alcohol puede marcar la diferencia. El apoyo psicológico y los grupos de pacientes refuerzan la adherencia al tratamiento y ayudan a gestionar mejor el estrés. Fuentes consultadas ESC Guidelines. (2020). Endometriosis classification. European Society of Human Reproduction and Embryology. National Institute of Child Health and Human Development. (2021). Endometriosis: In-Depth. World Health Organization. (2018). Endometriosis fact sheet. Giudice, L. C., & Kao, L. C. (2004). Endometriosis. The Lancet, 364(9447), 1789–1799. Estamos contigo en este camino. Si tienes dudas o buscas aumentar tus posibilidades de embarazo, acude a un especialista en fecundación asistida: tu salud y tu sueño de ser mamá merecen el mejor cuidado.

La donación de esperma en reproducción asistida es un acto de generosidad que abre la puerta a muchas personas para cumplir el sueño de tener hijos. Gracias a técnicas como La Maravillosa Ciencia de la Ovodonación: Más Allá de los Genes y El mundo revolucionario de la fertilidad y el regalo de óvulos de donantes, la ciencia y la empatía se unen para transformar vidas. Dentro de las páginas del libro “Amor In Vitro: Un milagro de la ciencia”, la autora escribe y dedica una carta hacia el donante que cambió su vida. Con palabras sinceras y emotivas, este escrito nos lleva por un viaje de agradecimiento y reflexión, así como de anhelos en el mundo donde la ciencia y el amor se cruzan para lograr cumplir el sueño de Claudia Cervantes. Carta a mi Donante: Para el hombre más generoso de mi vida, después de mi padre que me engendró; quien sin darme un bien material, me regaló el más grande bien espiritual, su semilla masculina para que yo pudiera convertirme en madre: Gracias infinitas por tu acto de amor a ciegas. No sabías que yo sería la destinataria afortunada, pero actuaste como San Mateo 6:3: “No dejes que tu mano izquierda sepa lo que hace la derecha.” Desconozco tu rostro, pero sé tu tipo de sangre, color de ojos y de cabello, estatura, peso y que eres abogado. Confié en el doctor, quien aseguró que eres sano, inteligente y con calidad humana. En la mirada de mi hijo Santiago veo ternura y felicidad, aunque sus ojos sean marrón con gris oscuro y no saquen tus ojos verde gris. Si algún día nos encontráramos, quizá no sabríamos reconocernos, pero sé que te sentirías orgulloso de haber sido donador de vida y haber ayudado a que Santiago exista. Él es un ser lleno de luz y tiene una misión importante en el mundo. Tu obligación terminó al entregar tu muestra en el laboratorio. Lo que vino después fue un milagro del universo. Gracias por transformar mi vida con tu generosidad. Claudia Cervantes Cervantes, C. (2022). Amor In Vitro. CDMX, México: Penguin Random House Grupo Editorial. Esta carta muestra que el amor va más allá de la genética. En Ingenes te acompañamos en cada paso de tu camino hacia la maternidad con tecnología avanzada y apoyo humano. Si quieres tu copia del libro de Claudia Cervantes, haz clic aquí. Preguntas frecuentes sobre donación de esperma y FIV ¿Qué implica la donación de esperma en Fecundación In Vitro (FIV)? El proceso requiere muestras de semen de al menos 2–3 mL y un conteo de 15–20 millones de espermatozoides móviles por mL. Estas muestras se analizan, procesan y se usan para fertilizar los óvulos en laboratorio. También incluyen estudios genéticos, serológicos y de calidad para garantizar que el donante sea apto. ¿Cómo se elige al donante para asegurar calidad y compatibilidad? Se revisan grupo sanguíneo, antecedentes médicos y familiares, nivel educativo y características físicas como estatura y peso. Además, se realizan pruebas de enfermedades infecciosas y genéticas bajo protocolos internacionales para cuidar la salud del futuro bebé. ¿Qué apoyo psicológico y ético reciben receptores y donantes? La asesoría psicológica acompaña antes y después de la donación o recepción, para manejar emociones y expectativas. Las clínicas profesionales ofrecen este soporte humano esencial. Nunca te automediques: consulta siempre con tu médico. ¿Qué aspectos legales regulan la donación de esperma? Las leyes protegen el anonimato del donante y los derechos de los niños nacidos por donación. Cada país tiene su normativa; en México, por ejemplo, la donación es altruista y confidencial. Infórmate sobre los requisitos legales locales antes de empezar. ¿Qué pasa si la FIV con donación falla? El éxito depende de la edad de la receptora, calidad embrionaria y protocolo de estimulación. Si falla, se revisan fases del ciclo y se ajustan dosis de gonadotropinas o se cambia el protocolo. Pueden incluirse estudios adicionales como histeroscopia o prueba de receptividad endometrial. Fuentes Consultadas American Society for Reproductive Medicine. (2021). Análisis de semen. Protocolos de medicina reproductiva. doi:10.1016/j.fertnstert.2021.01.027 Centers for Disease Control and Prevention. (2022). Tecnología de reproducción asistida (ART). https://www.cdc.gov/art/ MedlinePlus. (2023). Donación de esperma. https://medlineplus.gov/spanish/ency/article/003927.htm World Health Organization. (2021). Manual de laboratorio de la OMS para el examen y procesamiento de semen humano (6ª ed.). Recuerda que cada caso es único. Te acompañamos con empatía y profesionalismo, pero siempre es fundamental consultar a un especialista en fecundación para diseñar el plan más adecuado a tu historia.

Alba se convirtió en madre soltera después de cumplir 44 años, gracias a una donación de óvulos y vía Fertilización In Vitro. ¡Conoce su historia!

La infertilidad masculina afecta a 4 de cada 10 personas que experimentan problemas para concebir. Conoce cómo tratarla para tener a tu bebé.

Un diagnóstico de fertilidad erróneo puede atrasar tus planes de ser mamá o papá y llevar a tratamientos que no se ajustan a tus necesidades; especialmente cuando hay miomas uterinos de por medio. Esto lo vivieron Denisse y su esposo durante ocho años de esperanza y desilusión. Tras varios intentos, llegaron a Ingenes para hacerse un diagnóstico de fertilidad completo y cambiar su historia. ¿Cómo afectan los miomas uterinos a la fertilidad y qué opciones de FIV hay? Denisse, mamá Ingenes “Intenté tener un bebé durante 8 años. Mi marido y yo salimos de Venezuela con la ilusión de ser padres. Hicimos tres inseminaciones artificiales y dos ciclos de FIV sin resultados. Llegamos a culparnos mutuamente. Al establecernos en la Ciudad de México, sentí que mi energía se agotaba. Solo quería ese bebé que completara nuestra felicidad, pero no sabía que el diagnóstico era la clave.” ¿Qué hizo Denisse hasta lograr su embarazo? De mis cuatro hermanas, yo fui la única con dificultades para concebir. Hablaba con mi mamá y ella me animaba a tener paciencia. Cuando ya casi renunciaba, conocí al equipo de Ingenes. En mi primera cita, pedí claridad: “¿Qué falla?” Me detectaron miomas uterinos y pregunté de inmediato: “¿Podremos hacerlo o no?”. El doctor respondió que sí, me dio esperanza y, con su aval, ¡¡empezamos mi FIV!! Paseo en familia Ingenes ¿Cómo superó los riesgos y escuchó el “toc, toc, toc”? El día que confirmaron mi embarazo fue de una alegría inmensa. Mi esposo abrazó al doctor emocionado. A las 8 semanas tuve un sangrado que me asustó, pero al escuchar aquel “toc, toc, toc” en el ultrasonido, supe que todo iba bien. Supe que ser mamá con ayuda de la Reproducción Asistida es posible. Susana, bebé Ingenes Cuando Susana llegó, nos transformó en la familia que siempre soñamos. Lloré, recé y reí hasta tenerla en brazos. Desde ese instante, me comprometí a darle lo mejor cada día. En Ingenes diseñamos un tratamiento de fertilidad personalizado para aumentar tus posibilidades de tener un bebé lo más pronto posible. Conoce más historias que inspiran: “Mi esposo tuvo cáncer y yo quistes, pero con FIV logramos gemelos” o “Baja reserva ovárica y FIV positiva: en mi tercer intento nació nuestro bebé”. ¿Qué incluye el Programa Inicial y por qué es clave? Antes de tomar cualquier medicamento, acude con un especialista en Reproducción Asistida. Nuestro Programa Inicial ofrece evaluación completa de fertilidad, pruebas de laboratorio y estudios de imagen para identificar lo que impide tu embarazo. ¿Por qué elegir Ingenes para tu FIV? Te acompañamos en cada paso: estimulación ovárica con dosis individualizadas (por ejemplo, 150 UI de FSH al día) y transferencia embrionaria en medios de cultivo optimizados. Nuestra atención cálida, sumada a protocolos basados en evidencia científica, brinda resultados confiables y humanos. Preguntas frecuentes ¿Los miomas siempre impiden la FIV? No siempre. Depende de su tamaño, ubicación y número. Los submucosos pueden deformar la cavidad uterina y reducir hasta un 30% la implantación; los subserosos suelen impactar menos. El especialista evaluará con ultrasonido y, si hace falta, con histerosonografía. ¿Cuánto dura un ciclo de FIV y qué cuidados requiere? Un ciclo dura entre 4 y 6 semanas: estimulación ovárica (10–14 días), punción folicular, fecundación y transferencia a los 3 o 5 días. Se recomienda reposo relativo de 24 horas, hidratarse con al menos 2 litros diarios y evitar esfuerzos intensos. ¿Qué probabilidades de éxito hay con miomas? Varían según edad, calidad embrionaria y características de los miomas. En menores de 35 años, la tasa puede superar el 40% por ciclo. Un enfoque integral que incluya la remoción de miomas submucosos y protocolos de laboratorio optimizados mejora tus oportunidades. ¿La recuperación tras la punción duele? Se hace con anestesia intravenosa, por lo que el procedimiento es indoloro. Después puedes tener molestias leves o distensión abdominal de 24 a 48 horas. Se recomiendan analgésicos suaves (paracetamol 500 mg cada 6 hora) y descanso. Si hay fiebre mayor a 38°C o dolor intenso, consulta a tu especialista. Fuentes consultadas ACOG. (2020). Uterine Fibroids. Obstetrics & Gynecology, 135(4), e191–e202. https://doi.org/10.1097/AOG.0000000000003717 MedlinePlus. (2023). Fertility and Assisted Reproductive Technology. https://medlineplus.gov/assistedreproductivetechnology.html Practice Committee of ASRM. (2015). Role of sonohysterography and hysteroscopy in evaluation before infertility treatment. Fertility and Sterility, 103(1), e1–e7. https://doi.org/10.1016/j.fertnstert.2014.11.025 NICE. (2019). Fertility problems: assessment and treatment. https://www.nice.org.uk/guidance/cg156 Recuerda que cada historia es única: si enfrentas dificultades para concebir, no pierdas la esperanza. Acude con un especialista en fecundación para recibir orientación y apoyo personalizado.

La reproducción asistida es un proceso lleno de emociones y dudas, pero no estás sola. Cada pareja vive su propio camino y, con el avance de las técnicas, surgen nuevas preguntas y opciones para cumplir el sueño de ser mamá o papá. En este artículo resolveremos las dudas más comunes: desde qué es la fertilización in vitro hasta el tiempo aproximado de todo el proceso. Nuestra intención es que te sientas acompañada y bien informada para tomar decisiones con confianza. Si estás valorando la reproducción asistida para tu familia, sigue leyendo. Aquí encontrarás respuestas claras y datos relevantes para entender cada etapa. Vamos a despejar tus inquietudes y a darte las herramientas para avanzar con seguridad hacia tu meta. ¿Qué es la fertilización in vitro y para qué sirve? La fertilización in vitro (FIV) es una técnica que une óvulo y espermatozoide en laboratorio. Es ideal cuando hay baja reserva ovárica, factor masculino severo, trompas bloqueadas o causas sin explicación clara. El proceso incluye estimulación ovárica con dosis precisas (mg o UI), punción para extraer óvulos y cultivo de embriones de 3 a 5 días antes de transferirlos al útero. Nunca te automediques; consulta siempre a un especialista antes de empezar el plan de FIV. ¿Cómo identificar el inicio de mi ciclo menstrual y por qué importa? ¿Cómo sé cuándo empieza mi ciclo? El ciclo suele durar 28 días y comienza el primer día de sangrado. Si tomabas anticonceptivos, tu ciclo arrancará entre 5 y 7 días después de suspenderlos. ¿La prueba de transferencia debe hacerse en el segundo día de regla? No. La prueba se realiza en cualquier fase del ciclo, siempre que no estés menstruando al momento de la cita. Estimulación ovárica: ¿qué es y qué efectos tiene? Estoy inflamada tras los medicamentos, ¿es normal? Sí. La estimulación hace que los ovarios crezcan, provocando pesadez e inflamación abdominal, que puede continuar un poco tras la punción. Usé parches de estradiol y no recibí indicaciones, ¿qué hago? Los parches preparan tu endometrio para la transferencia. Si pasan más de 20 días sin noticias, contacta de inmediato a tu especialista en reproducción asistida. Transferencia de embriones: momento y funcionamiento Mi punción fue hoy, ¿cuándo transferirán mis embriones? Usualmente la transferencia es al tercer día de cultivo, aunque en algunos casos se extiende al quinto día para seleccionar embriones con mejor calidad. ¿Debo suspender los parches de estradiol hoy si terminan las indicaciones? No los suspendas hasta que tu médico lo indique. Detenlos de forma gradual según sus instrucciones. Paola y Agustín, Familia Ingenes Cuidados y pruebas tras la transferencia Di positivo en la prueba de embarazo, ¿cuándo agendo mi cita? Tu primer ultrasonido debe ser dos semanas después para confirmar la ubicación del embrión. Si tienes dolor intenso o sangrado fuerte antes, llama a tu médico. En mi primer ultrasonido, ¿debo tomar agua? Se recomienda la vejiga moderadamente llena para tener una mejor imagen. Consulta las instrucciones específicas de tu clínica. Recomendaciones de salud en el embarazo Tengo dolor de cabeza, ¿puedo tomar algo? Revisa tu presión arterial. Si está normal, paracetamol es seguro; si está elevada, consulta de inmediato, pues puede ser señal de preeclampsia. Con gripe y dolor de garganta, ¿qué recomiendo? Descanso, hidratación y paracetamol bajo supervisión médica. Siempre consulta antes de tomar cualquier medicamento. Temas relacionados y recursos Visita Las preguntas más buscadas de fertilidad en Google y Coronavirus y reproducción asistida para ampliar tu información. Preguntas frecuentes ¿Cuánto dura todo el proceso? De 6 a 10 semanas, incluyendo consultas, exámenes, estimulación ovárica (10–14 días), punción, cultivo embrionario y transferencia. El tiempo varía según tu protocolo y respuesta. ¿Duele la punción ovárica? Se hace con sedación o anestesia local, por lo que el dolor es mínimo. Después puedes sentir molestias leves y pesadez por 24 o 48 horas. El médico te recetará analgésicos si los necesitas. ¿Cuál es la tasa de éxito de la FIV? En menores de 35 años, el éxito es de 40–50% por ciclo; a partir de 40 años baja a 10–20%. Con PGT y cultivo hasta día 5 estos porcentajes pueden mejorar, pero cada caso es único. ¿Necesito tamiz ginecológico o prueba de riesgo fetal? Se realiza entre la semana 11 y 13 sin ayuno. Este ultrasonido descarta anomalías genéticas y no conlleva riesgos. Es clave para planificar tu seguimiento. Fuentes Consultadas American Society for Reproductive Medicine. Definiciones de infertilidad y pérdida recurrente del embarazo. Fertility and Sterility, 113(1), 60–63. (2020). MedlinePlus. Tratamientos de fertilidad. Recuperado de https://medlineplus.gov/fertilitytreatments.html (2023). Biblioteca Nacional de Medicina. Protocolos de estimulación ovárica en FIV. PubMed Central. (2022). Sociedad de Medicina Materno-Fetal. Tamizaje y diagnóstico en primer y segundo trimestre. American Journal of Obstetrics and Gynecology, 224(1), B2–B9. (2021). Te acompañamos en este camino: cada paso cuenta y tu deseo de ser mamá o papá merece el mejor apoyo. No dudes en acudir a un especialista en fecundación para resolver tus dudas y recibir un plan personalizado.
La Fertilización In Vitro ha abierto la puerta a millones de parejas en todo el mundo, permitiendo cumplir el sueño de ser padres incluso cuando la edad reproductiva ya está avanzada. Así ocurrió con Claudia, que tuvo a su pequeño Emilio poco antes de cumplir 50 años gracias a un programa multiciclo de FIV. Si tú tienes 35 años o más y te preguntas si todavía puedes tener un bebé, sigue leyendo ¡y no pierdas la esperanza! ¿Qué es la fertilización in vitro y para qué sirve en mujeres mayores de 35 años? La FIV es un tratamiento de alta complejidad en el que se estimulan los ovarios con hormonas (entre 150 y 300 UI diarias de gonadotropinas durante 8–12 días), se extraen los ovocitos, se fecundan en laboratorio y se transfieren al útero. Ayuda a sortear problemas como baja reserva ovárica o factor masculino. En mujeres de 35 a 39 años, la tasa de éxito ronda el 25–30% y, a partir de los 40, también se valora la ovodonación o un programa de ovodonación, según cada caso. Proceso de tratamiento de Claudia antes de los 50 años Tras dos inseminaciones sin éxito, Claudia pasó cinco años con inyecciones y ecografías en otra clínica hasta que llegó al Instituto Ingenes. Allí le explicaron que su reloj biológico no era un obstáculo definitivo. Inició un protocolo con 225 UI diarias de gonadotropinas. De seis ovocitos maduros obtuvieron tres embriones de calidad. A las tres semanas de la transferencia, confirmó embarazo con un test de orina positivo y una β-hCG en sangre > 100 mUI/mL. Hoy Emilio, con sus pestañas largas y 7 kg de ternura, es el mejor ejemplo de que la ciencia y la ilusión hacen magia. Cuidados y seguimiento tras una FIV exitosa Con el embarazo confirmado, el control pasa a obstetricia materno-fetal. Se hacen ultrasonidos transvaginales cada cuatro semanas para vigilar los latidos (más de 120 lpm) y medir hormonas como progesterona (> 10 ng/mL) y estrógenos (> 200 pg/mL) hasta la semana 12. Cada fase requiere ajustes de progesterona en gel o micronizada (por ejemplo, 600 mg/día) y ácido fólico (0,4 mg/día). Evita automedicarte y sigue siempre las indicaciones de tu especialista en Reproducción Asistida. Opciones para mayores de 35 años A los 35 o más, es clave medir la reserva ovárica (AMH) y diseñar un plan a tu medida. Además de la FIV con tus ovocitos, puedes valorar ovodonación y técnicas como ICSI si hay factor masculino. En Ingenes contamos con un Programa Inicial que incluye analíticas, asesoría genética y apoyo psicológico. No dejes pasar más tiempo: consulta a especialistas en fertilidad, comparte tu historia aquí y permítenos acompañarte en este camino. Preguntas frecuentes sobre FIV antes de los 50 años 1. ¿Cuál es la edad límite recomendada para someterse a una FIV? La mayoría de clínicas recomienda hasta los 50 años, ya que la calidad ovocitaria y la salud materna influyen en el resultado. Se evalúan salud cardiovascular, función ovárica y antecedentes para decidir la viabilidad. Con AMH < 1 ng/mL o FSH > 10 mUI/mL, suele proponerse ovodonación. En Ingenes, muchas mujeres han logrado embarazo con ovocitos donados, como en “Tuve a mi bebé a los 49 años”. 2. ¿Cómo afecta la FIV al ritmo biológico y la salud materna? La estimulación ovárica puede causar síndrome de hiperestimulación en menos del 1% de casos. Por ello, monitorizamos estradiol (E2) y ajustamos dosis para evitar molestias. El riesgo de preeclampsia o diabetes gestacional es similar al de embarazos espontáneos en mayores de 35 años. El seguimiento materno-fetal es esencial. En el caso de Claudia, las ecografías mostraron un latido de 140 lpm y un crecimiento fetal adecuado hasta el parto natural. 3. ¿Cuál es el costo aproximado de un ciclo de FIV? En México, un ciclo de FIV cuesta entre 80, 000 y 120, 000 MXN, según medicamentos (10, 000 – 30, 000 MXN en hormonas) y extras como embrioscopia o PGT-A. Algunos multiciclos ofrecen descuentos por tratamientos consecutivos. Consulta testimonios como el de FIV a los 40 para entender costos y beneficios reales y pregunta por planes de financiamiento. 4. ¿Qué probabilidades de éxito tengo al primer intento? La tasa de implantación de un embrión de día 5 de buena calidad es de 30–40% en menores de 38 años y de 15–25% en mujeres de 38 a 42 años. A partir de los 43, se recomienda ovodonación para superar el 50%. El soporte psicológico y las redes de apoyo, como las que acompañaron a Claudia, también influyen en el bienestar y la adherencia al tratamiento. Fuentes consultadas American Society for Reproductive Medicine. (2021). Informe del Comité de Práctica: Pruebas y asesoramiento para el declive de la fertilidad relacionado con la edad en la mujer. Fertility and Sterility, 116(4), 218–228. doi:10.1016/j.fertnstert.2021.05.020 Biblioteca Nacional de Medicina de EE. UU. (2022). Fertilización in vitro. MedlinePlus. https://medlineplus.gov/ency/article/007285.htm Comité de Práctica de la ASRM. (2019). Pruebas de reserva ovárica: Opinión del comité. Fertility and Sterility, 112(4), 586–594. doi:10.1016/j.fertnstert.2019.06.004 Sociedad Europea de Reproducción Humana y Embriología. (2020). Guía ESHRE: Manejo de mujeres con edad materna avanzada. Human Reproduction, 35(4), 792–801. doi:10.1093/humrep/deaa016 Estamos a tu lado en cada paso de este camino. Acude siempre a un especialista en fecundación in vitro para recibir el mejor apoyo y asesoría personalizada.

En nuestro blog queremos compartir la historia de Ingenes Toluca, la clínica que desde el 17 de mayo de 2021 llegó al Estado de México para cambiar vidas. Aquí, cada pareja y persona que sueña con ser mamá o papá encuentra una mano amiga y soluciones de vanguardia. Desde sus inicios, Ingenes Toluca ha acompañado con esperanza y profesionalismo a quienes desean formar una familia. Su tecnología de punta y su equipo de médicos expertos han hecho posible que muchos cumplan el anhelo de tener un bebé. Ingenes Toluca se ha posicionado como líder en reproducción asistida gracias a su enfoque cercano, la investigación constante y la personalización de cada tratamiento. En este recorrido, la Dra. Blanca Vara, Directora Médica, comparte cómo su pasión y experiencia han marcado la diferencia. Verás cómo esta clínica se ha convertido en un faro de esperanza. Dr. Adrián Sánchez con bebés Ingenes ¿Qué ofrece Ingenes Toluca y para qué sirve? Aquí encontrarás tratamientos como fecundación in vitro (FIV), inseminación intrauterina (IIU) y diagnóstico genético preimplantacional (DGP). Todo se realiza en un laboratorio con incubadoras de última generación y monitoreo continuo de embriones. Con estándares ISO y certificación CAP, manejan medios de cultivo de 1–2 ml y dosis hormonales de 150–300 UI. Recuerda: evita automedicarte y confía en un especialista. ¿Cómo es el proceso con la Dra. Blanca Vara en Ingenes Toluca? La Dra. Blanca Vara Miranda (Céd. Prof. 5777542) lidera el equipo y supervisa cada detalle. Desde la primera consulta virtual hasta el control prenatal, recibirás un seguimiento cálido y profesional. Se realizan reuniones mensuales para analizar avances y optimizar protocolos. Cada dosis hormonal, en UI o mg, se ajusta según tu respuesta ovárica. ¿Qué testimonios avalan la calidad de Ingenes Toluca? Nuestra primera paciente joven creyó que no sería posible, pero hoy su bebé es prueba de que “quien quiere, puede”. Otra pareja llegó escéptica y al ver su ultrasonido exclamó: “gracias, ya no digo más”. Como en otras sedes de Ingenes (por ejemplo Mazatlán o Mexicali), aquí también se hacen realidad los sueños. ¿Cuál es el horario y ubicación de Ingenes Toluca? Dirección Av. Ignacio Comonfort 1300, Col. La Providencia, Torre Zero Providencia, 4to piso, Local 401, 52177 Metepec, México. Horario de Atención Lunes a viernes de 8:00 AM a 4:00 PMSábados de 8:00 AM a 3:00 PM Teléfono (722) 4780 400 FAQ 1. ¿Es doloroso el procedimiento de fecundación in vitro (FIV)? La extracción de óvulos se hace bajo sedación y anestesia ligera; las molestias suelen ser leves, como un cólico, durante 24–48 horas. La transferencia de embriones es indolora y, en algunos casos, puede haber un ligero malestar pélvico similar a una regla suave. Si sientes dolor intenso, consulta al equipo de inmediato. 2. ¿Cuánto tiempo dura el tratamiento completo en Ingenes Toluca? Un ciclo de FIV dura entre 4 y 6 semanas: estimulación ovárica (10–14 días), punción folicular, fertilización, cultivo embrionario (3–5 días) y transferencia. Después, reposo de 24 horas y prueba de embarazo a los 12–14 días. La IIU puede completarse en 7–10 días con una sola visita para la colocación de espermatozoides. 3. ¿Qué probabilidades de éxito tiene Ingenes Toluca? Menores de 35 años: +50 % por ciclo de FIV. Entre 35–40 años: 30–40 %. Mayores de 40 años: 15–25 %. Estos porcentajes aumentan con técnicas como DGP y buen acompañamiento emocional y nutricional. 4. ¿Qué cuidados debo tener después de la transferencia de embriones? Reposo relativo de 24–48 horas, evitar esfuerzos intensos y beber al menos 2 l de agua al día. La progesterona puede indicarse (200 mg vaginal o 50 mg intramuscular). Evita baños prolongados y sexo hasta nueva indicación. Mantén una dieta rica en folatos, hierro y omega-3. Fuentes Consultadas American Society for Reproductive Medicine. (2020). Practice Committee guidelines. Fertility and Sterility. MedlinePlus. (2022). In vitro fertilization. NIH National Library of Medicine. (2021). Controlled Ovarian Hyperstimulation. ESHRE. (2019). Operative Terms in ART. Human Reproduction. Sabemos que este camino puede ser retador, pero no estás sola(o). Cada historia de éxito nos inspira. Acércate a un especialista en reproducción asistida para recibir la orientación que mereces y dar el siguiente paso hacia tu sueño de ser mamá o papá.

“Mi esposo y yo nos casamos muy jóvenes, yo tenía casi 20 años y decidimos esperar para formar una familia. Cuando empezamos a intentarlo de manera natural, el embarazo no llegaba. Una ecografía reveló quistes en mis ovarios. Empecé tratamiento con anticonceptivos orales (30 mg de etinilestradiol y 150 µg de levonorgestrel) para regular mi ciclo. Nos explicaron que, para lograr el embarazo, sería necesario recurrir a reproducción asistida. Nuestra primera inseminación fue en noviembre de ese año.” Daniela, mamá Ingenes, y su familia ¿Qué son los quistes ováricos y cómo afectan la fertilidad? Los quistes ováricos son sacos llenos de líquido que se forman en los ovarios y, según su origen, pueden ser: Tipos de quistes Funcionales: suelen desaparecer en 1–3 ciclos menstruales. Dermoides: contienen tejidos como piel o cabello. Endometriósicos: vinculados a la endometriosis. Si un quiste mide más de 30 mm y persiste más de dos meses, puede interferir con la ovulación, causar dolor pélvico y dificultar la concepción. Reproducción asistida tras intentos fallidos Después de seis inseminaciones intrauterinas sin éxito, en 2016 decidimos pasar a fecundación in vitro (FIV) transfiriendo dos embriones. Ese primer intento no funcionó, pero en mayo de 2019, en Ingenes, logramos el embarazo al primer intento. Proceso de FIV Estimulación ovárica controlada con hCG 5 000 UI. Monitoreo ecográfico cada 48 h. Obtención y fecundación de ovocitos en el laboratorio. Transferencia de 1–2 embriones en estadio blastocisto. Daniela y Angelina, familia Ingenes Importancia de evaluar miomas durante el embarazo Aunque los miomas de Daniela eran subserosos y de 20 mm, fuera de la cavidad, el equipo confirmó que no afectarían la implantación. Aun así, es esencial vigilarlos porque pueden aumentar el riesgo de hemorragia o parto prematuro. Seguimiento y resultado del embarazo Tras el positivo en septiembre de 2019, apareció un ligero sangrado, pero los niveles de progesterona (20 ng/mL) y hCG (2 500 mIU/mL) fueron óptimos. El 17 de mayo de 2020 rompí fuente y, en menos de 12 h, nació Angelina. “Sentir sus manitas y piecitos fue un sueño hecho realidad”, cuenta Daniela. Si pasaste por endometriosis, te puede inspirar este testimonio: Tengo endometriosis y quedé embarazada después de 10 años. Y si luchaste con quistes ováricos, mira: Tenía quistes ováricos, me quitaron un ovario y aun así, tuve a mi bebé. Preguntas frecuentes sobre reproducción asistida y quistes ováricos ¿Cuál es la tasa de éxito de la FIV tras 10 años de infertilidad? Depende de edad, reserva ovárica y calidad embrionaria. En menores de 35 años puede superar 45% por ciclo. Después de 10 años de intentos disminuye, pero una evaluación integral mejora el pronóstico. Clínicas como Ingenes personalizan la estimulación, usan biopsia de blastocisto y PGT-A para optimizar implantación y reducir abortos espontáneos. ¿Cómo prevenir recidivas de quistes funcionales? Recomendaciones: Monitoreo menstrual con ultrasonido transvaginal. Ácido fólico (400 µg/día) y vitamina D (1 000 UI/día). No automedicarse sin consejo médico. Si los quistes persisten, puede valorarse laparoscopia diagnóstica y tratamiento específico. ¿Los miomas siempre afectan el éxito de la FIV? No todos. Los intramurales o submucosos > 3 cm reducen la tasa de gestación y aumentan riesgo de aborto. Los subserosos fuera de cavidad suelen tener impacto mínimo, como en el caso de Daniela. Cada caso es único. Antes de cualquier procedimiento, consulta a un especialista en reproducción asistida. ¿Es posible embarazo espontáneo tras quistes grandes? Sí, si no alteran la ovulación y desaparecen solos. Tras la extracción, espera al menos 3 meses para recuperar función ovárica y mide AMH (hormona antimülleriana) antes de intentar embarazo. Fuentes consultadas American Society for Reproductive Medicine. (2022). Quistes ováricos y su manejo. Comité de Prácticas ASRM. National Institute of Child Health and Human Development. (2021). Endometriosis e infertilidad. MedlinePlus. https://medlineplus.gov Kumar, P., & Malhotra, N. (2020). Rol de los miomas en infertilidad: una revisión exhaustiva. Journal of Reproductive Medicine, 65(4), 255–263. doi:10.1234/jrm.2020.065 Penzias, A., & Bendikson, K. (2019). Tecnología de reproducción asistida. Fertility and Sterility, 112(3), 441–454. doi:10.1016/j.fertnstert.2019.06.020 Recuerda: cada camino es único. Mantén la esperanza y busca apoyo profesional. Un especialista en fecundación asistida puede guiarte y acompañarte en este proceso.

“A los 15 años tuve un problema de quistes ováricos y lamentablemente me atendí muy tarde. Me operaron de urgencia, me quitaron el ovario y cortaron mi trompa. El médico me dijo que no sería mamá y fue algo muy fuerte. Conocí a mi pareja, le conté lo que pasó y me dijo que buscaríamos la forma, que de una u otra manera seríamos papás, pero fue muy difícil. Marisela, mamá Ingenes y su bebé Pasar por la presión social, que te pregunten por los hijos y sentir que tú eres el problema. En 2005 hice un primer intento de fecundación in vitro: me transfirieron dos embriones y no pegó. Buscamos información, visitamos varias clínicas y asistimos a expos, hasta que llegué al Instituto en 2016. Yo ya tenía 41 años, pero me dijeron que sí se podía. Lo intentamos en abril de 2017 y logré un embarazo de tripletes, pero lamentablemente los perdí al quinto mes. Es muy duro, ilusionarte y perderlo todo, pero seguimos luchando. El segundo intento tampoco funcionó. En el tercero por fin pegó y esta vez decidimos no contar nada hasta estar seguros.” ¿Cómo influyen los quistes ováricos en la fertilidad y su manejo? Los quistes ováricos son sacos llenos de líquido en uno o ambos ovarios. Pueden medir desde unos milímetros hasta varios centímetros. La mayoría desaparece en uno o dos ciclos, pero si crecen o dan síntomas, se controlan con ecografías y a veces con laparoscopia. En quistes grandes (>5 cm) o persistentes, se valora aspiración con aguja guiada por ultrasonido o cirugía laparoscópica para preservar la reserva ovárica. Evita automedicarte sin consultar un especialista: un diagnóstico oportuno minimiza el riesgo de torsión o ruptura, complicaciones que pueden afectar la función ovárica. Opciones de reproducción asistida tras perder un ovario Después de una ooforectomía parcial, la reserva ovárica baja, pero el ovario sano sigue aportando folículos. Con fertilización in vitro (FIV) se estimula con dosis personalizadas de hormona FSH, se extraen los óvulos y se fertilizan en laboratorio. Si la reserva es muy baja, se puede recurrir a donación de ovocitos, con tasas de embarazo mayores al 50% por ciclo. Tanto la estimulación como la vitrificación de embriones siguen un protocolo individual y un seguimiento estricto de hormonas y ecografías. Desafíos emocionales Un diagnóstico de quistes ováricos y su impacto en la fertilidad suelen generar ansiedad, estrés y culpa. La presión social y los prejuicios afectan la autoestima y la comunicación en pareja. Contar con apoyo psicológico y grupos especializados en salud reproductiva, mejora el bienestar emocional y la adhesión al tratamiento. Antes de tomar cualquier medicamento, consulta a un médico especialista en reproducción asistida. Testimonios de éxito Historias como “Después de 10 años y con quistes, tuve a mi bebé” muestran esperanza y fuerza. Otro ejemplo: “Yo tengo quistes ováricos y sabía que no sería fácil embarazarme”. El apoyo médico y emocional hace la diferencia. Familia Ingenes Historia de éxito: Marisela y su bebé A los cuatro meses de embarazo, Marisela tuvo un leve sangrado, pero después todo fue bien. El 1 de julio de 2019 nació su niña por cesárea, un momento lleno de emoción y alivio. Escuchar su llanto fue el triunfo tras años de incertidumbre. Hoy Marisela disfruta de la maternidad a tiempo completo. Hace 10 años no habría imaginado dejar su trabajo para dedicarse a su hija, pero la tecnología reproductiva y el acompañamiento humano hicieron posible el sueño. No hay que desesperarse: sigue luchando y cree que los milagros sí suceden. Preguntas frecuentes 1. ¿Pueden reaparecer los quistes ováricos después de la cirugía? Sí. Tras extirpar un quiste, el ovario remanente puede generar nuevos quistes funcionales. Para prevenir recurrencias, el especialista puede recomendar anticonceptivos hormonales o cambios en estilo de vida, como manejo del estrés y dieta. El seguimiento con ecografía cada 3–6 meses ayuda a detectar nuevas formaciones. 2. ¿Cómo afecta la edad tras una ooforectomía parcial? La edad materna influye mucho en la reserva ovárica. Después de 35 años, la cantidad y calidad de óvulos disminuye más rápido. Si ya se ha perdido parte de la reserva, se recomienda evaluar AMH y recuento de folículos antrales para diseñar un protocolo de estimulación óptimo. En mayores de 40 años, vitrificar óvulos o embriones puede ser una buena estrategia. 3. ¿Qué alternativas si la FIV no funciona? Si la FIV no logra embarazo tras varios intentos, se revisa la calidad embrionaria y posibles causas de fallo de implantación. Se pueden hacer estudios genéticos, ajustar la estimulación o transferir en ciclos naturales. Otra opción es la ovodonación, con tasas de éxito >60% por transferencia y riesgos similares a un embarazo natural. 4. ¿Es seguro un embarazo tras perder un ovario y trompa? Con un solo ovario y trompa funcional, el cuerpo puede ovular cada mes y transportar el óvulo al útero. La fertilidad disminuye, pero no desaparece. Iniciar intentos lo antes posible y mantener controles ecográficos y de laboratorio periódicos hace que los embarazos sean tan seguros como en mujeres sin cirugía previa. Fuentes consultadas ACOG. (2020). Quistes ováricos. American College of Obstetricians and Gynecologists. https://www.acog.org MedlinePlus. (2023). Quistes ováricos. U.S. National Library of Medicine. https://medlineplus.gov/ency/article/000910.htm Comité de Práctica de la Sociedad Americana de Medicina Reproductiva. (2015). Pruebas de reserva ovárica. Fertility and Sterility, 103(3), e9–e17. doi:10.1016/j.fertnstert.2014.12.129 Grupo de Guías ESHRE sobre estimulación ovárica. (2021). Manejo de mujeres con baja respuesta ovárica. Human Reproduction Open, 2021(hoab022). doi:10.1093/hropen/hoab022 Recuerda: cada historia es única. Consulta siempre a un especialista en fecundación para recibir un plan personalizado y acompañamiento profesional. ¡No estás sola(o) en este camino!

¿Quiero ser mamá? La maternidad en México ha pasado del modelo tradicional a múltiples formas para ejercerse, pero todas deben ser elegidas.
El 10 de mayo de 2021 la sucursal Ingenes San Diego abrió sus puertas para encontrar las mejores soluciones que la tecnología de Reproducción Asistida tiene para sus pacientes. ¿Qué caracteriza a Ingenes San Diego? Cuenta con un equipo de profesionales altamente capacitados y experimentados, quienes ofrecen una amplia gama de servicios de reproducción asistida, incluyendo inseminación artificial, fertilización in vitro (FIV), entre otros. Además, Ingenes San Diego está equipado con tecnología de última generación que garantiza la calidad y eficacia de los tratamientos. Pero más allá de la tecnología y la experiencia del equipo médico, lo que realmente hace que Ingenes San Diego sea especial es su enfoque en el cuidado personalizado y la atención individualizada a cada paciente. Después de dos años recibiendo pacientes con la mejor atención Desde el primer contacto hasta la conclusión del tratamiento, los pacientes son tratados con respeto, compasión y empatía. Cada caso es único, y en Ingenes San Diego se aseguran de brindar una atención integral y personalizada a cada pareja que busca su ayuda. Ingenes San Diego representa una oportunidad única para aquellos que buscan formar una familia y necesitan de la ayuda de la medicina reproductiva. Con su experiencia, tecnología y enfoque personalizado, Ingenes San Diego se encuentra preparado para ayudar a convertir los sueños de paternidad y maternidad en una realidad. Conoce a la Dra. Michelle Contreras La Dra. Michelle Contreras, Director Médico de la sucursal, junto con Maribel Monroy, Gerente de la sucursal, se han dado a la tarea de dirigir de la mejor manera esta sucursal. “Ha pasado tan rápido, pero cuando realmente me pongo a pensar en cómo eran las cosas hace dos años, cuando Maribel y yo estábamos comenzando la oficina, y cómo ha crecido y cambiado esta oficina, es realmente abrumador, pero de una manera positiva, pensar en todo lo que hemos pasado, todos los pacientes que hemos atendido, todo el personal maravilloso que hemos tenido y todos los resultados positivos de pruebas de embarazo y los bebés que han nacido.” Michelle Contreras, Director Médico Ingenes San Diego atiende pacientes de diferentes regiones de Estado Unidos “Hemos tenido pacientes que vienen de fuera del estado. Han venido a nosotros desde Illinois, Nueva Jersey, la costa este, Florida. Así que es realmente genial ver de dónde viene cada uno. Incluso algunos pacientes de Alaska.” Michelle Contreras, Director Médico Si estás buscando tener un bebé, ¡acércate a Ingenes San Diego! Horario de Atención Lunes a viernes de 8:00 AM – 4:00 PM Sábados de 8:00 AM – 2:00 PM Dirección 9685 Vía Excelencia #102 San Diego, CA 92126, EE. UU. Teléfono (1-888) 627-9747
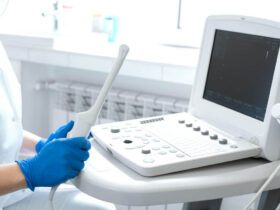
¿Has llegado a sentir demasiada hinchazón en los senos? Es posible que se trate de la hiperprolactinemia. Esto ocurre cuando sube demasiado la prolactina en sangre, la hormona que prepara tus senos para el embarazo y la lactancia. Un exceso de prolactina puede alterar la ovulación, desajustar tu ciclo menstrual, causar infertilidad y producir leche sin estar amamantando (galactorrea). Entender las causas de la hiperprolactinemia es clave para elegir el tratamiento que te ayude a lograr el embarazo con el menor desgaste. Normalmente, se recurre a medicamentos orales como bromocriptina o cabergolina. Si no son suficientes, se valora la Fertilización In Vitro o tratamientos específicos si está relacionado con síndrome de ovarios poliquísticos. ¿Qué es la hiperprolactinemia y cómo afecta tu fertilidad? Es el aumento persistente de prolactina en una mujer que no está embarazada ni dando de mamar. Aunque esta hormona es esencial para desarrollar los senos y producir leche, en exceso puede: Alterar la ovulación y el ciclo menstrual. Provocar infertilidad o anovulación. Generar galactorrea (secreción láctea fuera de la lactancia). Síntomas más comunes Amenorrea (ausencia de menstruación) y galactorrea. Anovulación o ausencia de ovulación. Opsomenorrea (menstruación muy espaciada). Cefalea, sobre todo en la frente. Problemas de visión. Disminución de la libido. Hirsutismo (vello excesivo), especialmente si hay síndrome de ovario poliquístico. Pérdida gestacional recurrente. Causas de prolactina alta Fisiológicas: estrés, ejercicio intenso, falta de sueño, manipulación de senos, embarazo o lactancia. Enfermedades: hipotiroidismo, SOP, insuficiencia renal crónica, cirrosis, esclerosis múltiple, lupus, quemaduras o traumatismos torácicos. Medicamentos: metoclopramida, antipsicóticos, antihipertensivos, estrógenos. Adenomas hipofisarios: tumores benignos que bloquean la dopamina y elevan la prolactina (~30 % de los casos). Diagnóstico paso a paso Analítica de prolactina en sangre (por la mañana, tras 30 min de reposo). Repetir la prueba si el primer valor es alto. Descartar embarazo y fármacos: el médico revisa tu historial y otras causas. Resonancia magnética o tomografía de la hipófisis para identificar adenomas. Tratamientos para lograr el embarazo Suspender o cambiar fármacos causantes de prolactina alta. Tratar hipotiroidismo con hormona tiroidea sintética. Agonistas de dopamina (bromocriptina o cabergolina) en dosis bajas, ajustadas según respuesta. Normalizan prolactina y restauran la fertilidad en semanas. FIV si persiste la hiperprolactinemia pese al tratamiento farmacológico. Cirugía o radioterapia en adenomas grandes (>10 mm) que no responden al tratamiento. Evita automedicarte. Si buscas quedar embarazada, acude a un especialista en reproducción asistida para guiar tu tratamiento. Complicaciones y seguimiento Controles de prolactina cada 3–6 meses. Monitoreo de la respuesta al tratamiento. Detección de crecimiento tumoral. Ajuste de dosis y planificación de técnicas de reproducción asistida en el momento óptimo. Preguntas frecuentes 1. ¿Siempre causa infertilidad? No siempre, pero la mayoría tiene alteraciones en ovulación y ciclo. Con agonistas de dopamina se normaliza la prolactina y la fertilidad mejora en más del 90% de los casos. Si hay adenomas resistentes, puede requerirse FIV o cirugía. 2. ¿Cómo influye el SOP? El SOP puede coexistir con prolactina alta, dificultando la ovulación. Por ello, es clave tratar ambos trastornos: control hormonal del SOP y agonistas de dopamina para la hiperprolactinemia. Una gestión integral mejora tus probabilidades de embarazo. 3. ¿Puede revertir sola? En casos transitorios por estrés o ejercicio extremo puede normalizarse sin tratamiento. Pero si persisten síntomas como amenorrea o galactorrea, es vital la valoración médica y analítica. 4. ¿Cuánto tarda en recuperarse la fertilidad? Con bromocriptina o cabergolina, la mayoría recupera el ciclo en 4–6 semanas y ovula en 2–3 meses. La tasa de embarazo puede equipararse a la población general bajo buen control; si hay respuesta insuficiente o adenomas, la FIV acelera el proceso. Estamos contigo en este camino. No estás sola ni solo: cada caso es único y merece un plan personalizado. Acude a un especialista en fecundación asistida para recibir el acompañamiento y tratamiento adecuados.

Quizás hayas escuchado hablar del método ROPA (Recepción de Óvulos de la Pareja), una técnica de Reproducción Asistida que permite a ambas mujeres participar activamente en el proceso de gestación. Este método, además de ser una alternativa viable para aquellas parejas que desean tener hijos biológicos, representa una oportunidad única para fortalecer los lazos emocionales y construir una conexión aún más profunda entre las dos futuras madres. Aquí encontrarás información detallada acerca del método ROPA, así como el testimonio de una pareja que han pasado por esta experiencia. “Nos decidimos por el método ROPA” “Llegamos a Shanghái el día que cerraron las fronteras por el coronavirus y Daphne estaba embarazada. La pandemia, otro país, otro lenguaje, otra cultura, otras reglas… Desde que iniciamos nuestra relación coincidimos en querer formar una familia. Nos decidimos por el método ROPA porque no quisimos incluir a nadie más, queríamos garantizar la salud del bebé y, para que fuera de las dos. Una amiga me habló del Instituto, hicimos una consulta en línea y en 2019 comenzamos los estudios. Ambas estábamos aptas, pero decidimos que yo me embarazara primero, aunque a las 2 nos estimularon y fue muy fuerte. Estaba toda inflamada y tenía mucha incomodidad, inyecciones todos los días, cambios de humor, estuve muy cansada y además tenía ovario poliquístico, fue difícil. “No contábamos con que serían dos” El día de la transferencia mi progesterona estaba alta, pero Daphne estaba lista, así que sería ella quien tendría al bebé. No contábamos con que serían dos. El 5 de febrero nos dieron la noticia. Después, viajamos de México a Shanghái y ese día cerraron la frontera, estábamos muertas de miedo por todo el riesgo que implicaba viajar o ir a cualquier hospital, ¿Dónde iban a nacer? Tardamos 24 horas en entrar al país y estuvimos en cuarentena obligatoria. Pusieron un chip fuera de casa para ver si salíamos, hacíamos reportes para ver si teníamos fiebre, y mientras, seguíamos con los medicamentos que nos recetaron en México. “Siempre supe que eran niños” Aquí un embarazo de 35 años es de muy alto riesgo, además de que fue in vitro. La hospitalizaron un tiempo, pero hoy China es el lugar más seguro. Les hicieron muchos estudios, íbamos cada 8 días, ya que iban a nacer, y cada vez nos pedían la prueba de COVID, pero yo no podía entrar a las consultas. No pudimos estar juntas en el parto. Cuando nacieron, Daphne tuvo fiebre y no podía dilatar, me pidieron que firmara muchísimos papeles… tuve miedo. Hicieron una cesárea y retiraron a los bebés. Yo pregunté: ‘¿Están bien?, ¿cómo está Daphne?, ¿qué son?’. En China está prohibido saber el sexo, ni siquiera puedes verlo por el ultrasonido, pero siempre supe que eran niños. “Atravesamos el mundo en medio de una pandemia para tenerlos” A los tres días nos dejaron verlos, pero solo nos permitieron llevar a Giovanni. Después de 4 días fuimos por Yanick y fue una alegría tremenda. Atravesamos el mundo en medio de una pandemia para tenerlos, los deseamos con todas las fuerzas y fueron hechos con muchísimo amor, son una partecita de ambas. Congelamos los embriones de Daphne y queremos regresar al Instituto para tener a su hermano o hermana. Ahora será mi turno. Si tienes la oportunidad y es tu sueño ser madre, no lo pienses. A pesar de todo el proceso que atravesarás, porque no es fácil: las hormonas, el embarazo, el dolor del parto… pero ya que te sonríen, vale la pena. Absolutamente todo vale la pena.” ¿Tú y tu pareja quieren ser mamás? Si tú y tu pareja están buscando tener un bebé, tienen la opción del método ROPA en Ingenes. Es la vía para que parejas de mujeres puedan tener un bebé 100% de ambas, mediante el Método de Recepción de Ovocitos de la Pareja. Se realiza por medio de la técnica de Fertilización In Vitro (FIV) para formar un embrión con el óvulo de una mujer, que después se implantará y gestará en el vientre de su pareja. ¡Acércate a nosotros!

Convertirse en madre o padre es uno de los momentos más ilusionantes de la vida, pero cuando surgen dificultades para concebir, ese sueño puede parecer inalcanzable. Las adherencias pélvicas, o tejido cicatricial, son una causa frecuente de infertilidad. Se forman tras cirugías, infecciones o procesos inflamatorios como la endometriosis, y pueden dificultar la movilidad y función de tus órganos reproductores. ¿Qué son las adherencias pélvicas y cómo se forman? Son bandas de tejido cicatricial que conectan ovarios, trompas, útero, vejiga o intestinos, limitando su movimiento. Aparecen como respuesta a cirugías abdominales o pélvicas, infecciones pélvicas o endometriosis. Entre el 60 % y el 90 % de las mujeres con cirugía ginecológica mayor desarrollan adherencias. La laparoscopía reduce el riesgo, pero factores individuales y el manejo intraoperatorio también influyen. ¿Cómo afectan a tu fertilidad? Adherir ovarios a estructuras cercanas y dificultar la liberación de óvulos. Obstruir trompas de Falopio, impidiendo el paso de óvulos o espermatozoides. Aumentar el riesgo de embarazo ectópico. Causar dolor en el coito, lo que puede reducir tus relaciones en días fértiles. Por eso, procedimientos como la ligadura de trompas deben valorarse si quieres ser madre o padre en el futuro. Síntomas que pueden aparecer Dolor pélvico crónico. Distensión abdominal por obstrucción intestinal. Dismenorrea (menstruaciones muy dolorosas). Dispareunia (dolor en las relaciones sexuales). Infertilidad. Mayor riesgo de embarazo ectópico. Prevención y causas Además de cirugías como cesáreas, extracción de miomas o quistes y reversión de ligadura de trompas, las adherencias pueden deberse a apendicitis, infecciones pélvicas o inflamación por endometriosis o hidrosalpinx. Para reducir el riesgo, tu médico puede usar barreras antiadherentes, técnicas mínimamente invasivas y antiinflamatorios adecuados. Nunca te automediques y consulta siempre a un especialista en reproducción asistida. Diagnóstico La laparoscopía diagnóstica es el estándar de oro pero conlleva anestesia y riesgo de nuevas adherencias. En Ingenes proponemos primero un ultrasonido vaginal ginecológico, un método no invasivo que suele ofrecer la información necesaria. Si se requiere más detalle, la histerosalpingografía con contraste ayuda a visualizar obstrucciones en trompas y útero. Tratamientos para lograr el embarazo La fertilización in vitro (FIV) es la opción más efectiva para sortear las trompas de Falopio. Consiste en aspirar óvulos, fecundarlos en laboratorio y transferir embriones de alta calidad al útero. Habla con tu especialista para diseñar un protocolo que incluya la dosis de hormonas adecuada y técnicas de cultivo, como la extensión a blastocisto. Si sospechas que tienes adherencias y quieres ser mamá o papá Acudir a un especialista en fertilidad te permitirá recibir un diagnóstico oportuno y un plan de tratamiento personalizado. En Ingenes combinamos experiencia, tecnología de vanguardia y un equipo humano que te acompañará en cada paso. Preguntas frecuentes (FAQ) 1. ¿Puedo evitar las adherencias después de una cirugía? No se elimina totalmente el riesgo, pero se reduce usando barreras biodegradables, laparoscopía y antiinflamatorios específicos. Seguir las indicaciones postoperatorias y evitar esfuerzos físicos intensos también ayuda. 2. ¿Siempre causan infertilidad? No. Si no interfieren con la liberación de óvulos ni bloquean las trompas, puedes concebir naturalmente. Si llevas 12 meses intentando sin éxito (6 meses si tienes más de 35 años), consulta en reproducción asistida. 3. ¿La laparoscopía terapéutica las elimina? Sí, permite lisar adherencias y mejorar la movilidad de ovarios y trompas. Para evitar nuevas adherencias, se usan barreras antiadherentes y fisioterapia pélvica. 4. ¿Qué si la FIV no funciona? Se revisan calidad embrionaria, respuesta ovárica y receptividad uterina. Pueden ajustarse dosis hormonales, prolongar la cultura a blastocisto o aplicar PGT-A para seleccionar embriones euploides. También existen técnicas complementarias como estimulación endometrial o donación de óvulos. Fuentes consultadas MedlinePlus. (2023). Adherencias pélvicas. https://medlineplus.gov/adhesions.html Diamond MP, Daniell JF. (1995). Prevención de adherencias y resultado reproductivo. Fertility and Sterility, 63(2), 235–240. American College of Obstetricians and Gynecologists. (2017). Prevención de adherencias postoperatorias. ACOG Practice Bulletin. Seracchioli R, et al. (2001). Manejo laparoscópico de adherencias anexiales. Human Reproduction, 16(2), 372–376. Recuerda que cada historia es única. Si sientes que necesitas ayuda para cumplir tu sueño de ser mamá o papá, busca el apoyo de un especialista en reproducción asistida. Estamos contigo en este camino.
Convertirse en mamá es una de las decisiones más significativas en la vida, pero hoy en día cada vez más mujeres eligen hacerlo por cuenta propia. Lluvia decidió ser mamá soltera a sus 40 años. En nuestra sociedad, ejercer el derecho a la maternidad sin pareja puede nacer de la convicción personal o de situaciones de la vida. Conoceremos a Lluvia, sus motivaciones, los retos que superó y cómo vive la experiencia de ser madre soltera. Su historia busca inspirar a quienes estén en la misma situación y recordarles que no están solas y que todos los sueños son posibles. ¿Por qué decidió ser mamá soltera a los 40 años? Lluvia sabía que el reloj biológico avanzaba, pero también que tenía derecho a ser madre según sus tiempos. A los 40 optó por la reproducción asistida para preservar sus óvulos y no renunciar a su sueño. Tomó esta decisión informada, consciente de riesgos y beneficios, y contó con acompañamiento emocional continuo. Por otra parte, en Ingenes siempre recomendamos no medicarte sin supervisión. Y, antes de iniciar cualquier tratamiento, acude a un especialista en reproducción asistida para aumentar tus probabilidades de éxito. Diagnóstico y tratamiento inicial En la primera consulta le detectaron un mioma extrauterino a Lluvia. Tras extirparlo, esperó ocho meses para que su útero se recuperara. Durante ese periodo siguió un plan con analgésicos, vitaminas prenatales y ecografías cada tres meses. La espera fue intensa: “Pensaba en mi edad y en qué pasaría si no lograba embarazarme”, comenta Lluvia. El apoyo psicológico es esencial; muchos centros ofrecen terapia enfocada en fertilidad. Procedimiento de fecundación in vitro (FIV) Recibió un protocolo de estimulación ovárica con 150 UI diarias de FSH y monitoreos constantes. Tras la punción folicular obtuvo ocho óvulos, de los cuales seis se fertilizaron in vitro. El embrión de mejor calidad se transfirió al útero y los excedentes se criopreservaron a –196 °C. 14 días después, la prueba de embarazo fue positiva. Maternidad y rol del donante Hoy Balam, el hijo de Lluvia, tiene 1.6 años y es “la luz de su vida”. El donante es un amigo cercano que ha estado presente desde el nacimiento y visita cada fin de semana. Aunque no viven juntos, su vínculo crece día a día. Otras historias de éxito en Ingenes La ciencia reproductiva ofrece alternativas para mujeres sin pareja. Por ejemplo, Quise ser mamá soltera y lo logré a mis 43 años o Quería ser madre soltera y a los 46 años tuve a mis nenas muestran cómo la FIV y la donación de esperma hacen posibles los sueños. Si quieres dar este paso, cuéntanos tu historia aquí y encontraremos la solución adecuada para ti. Preguntas frecuentes ¿A qué edad considerar la maternidad en solitario? No hay una edad ideal, pero a partir de los 35 la reserva ovárica baja. Un análisis de hormonas anti-Müllerianas y una ecografía transvaginal te darán el panorama. Un especialista evaluará tu salud y te recomendará el mejor momento. ¿Qué opciones de donación de esperma existen? Puedes elegir donante anónimo, con perfil genético compatible, o conocido, como un amigo o familiar. En ambos casos se realizan pruebas exhaustivas para descartar infecciones y asegurar calidad seminal. ¿Qué riesgos conlleva la FIV en mayores de 40? Los riesgos incluyen embarazo múltiple, síndrome de hiperestimulación ovárica y complicaciones obstétricas. Protocolos actuales de dosis bajas de hormonas y transferencias de un solo embrión han reducido estos riesgos. ¿Cómo manejar el aspecto emocional de ser madre soltera? El apoyo psicológico es fundamental. Un terapeuta en fertilidad, grupos de apoyo y una red de familiares y amigos te ayudarán a afrontar la ansiedad y los miedos. Fuentes consultadas MedlinePlus. (2022). Infertilidad. Recuperado de https://medlineplus.gov/infertility.html American Society for Reproductive Medicine. (2021). Directrices sobre edad femenina y potencial reproductivo. Fertility and Sterility, 116(1), 25–34. https://doi.org/10.1016/j.fertnstert.2021.02.017 National Institute for Health and Care Excellence. (2020). Problemas de fertilidad: evaluación y tratamiento. Guía NICE [NG126]. Recuperado de https://www.nice.org.uk/guidance/ng126 Practice Committee of the American Society for Reproductive Medicine. (2020). Evaluación óptima de la mujer infértil. Fertility and Sterility, 113(4), 833–844. https://doi.org/10.1016/j.fertnstert.2020.01.022 Te acompañamos en cada paso de tu camino hacia la maternidad. Siempre es buena idea acudir con un especialista en reproducción asistida para resolver dudas, recibir orientación personalizada y sentirte segura.

La menopausia es un momento de la vida en el que muchas mujeres experimentan una gran cantidad de cambios físicos y emocionales. Para algunas, es el final de la etapa fértil, mientras que para otras puede ser el comienzo de un nuevo camino hacia la maternidad. Aunque el embarazo en la menopausia puede parecer poco común o incluso imposible, hay muchas mujeres que han desafiado las probabilidades y han logrado concebir y llevar a término un bebé saludable. Estas mujeres son verdaderas inspiraciones, demostrando que no hay límites en la vida y que el amor y el deseo de ser madre pueden superar cualquier obstáculo. El embarazo en la menopausia también puede ser una oportunidad para reflexionar sobre la vida y el papel de la maternidad. Puede ser un momento para encontrar la fuerza interna necesaria para enfrentar los desafíos y abrazar la belleza y la alegría de la creación de vida. Sin embargo, también es importante tener en cuenta los posibles riesgos y desafíos que pueden surgir durante un embarazo en la menopausia, incluyendo complicaciones como el parto prematuro o la preeclampsia. Por ello, es importante buscar el asesoramiento médico adecuado y recibir el apoyo emocional necesario para enfrentar estos desafíos. El embarazo en la menopausia es una experiencia única y emocionante que puede enseñarnos sobre el poder del amor y la determinación. Es un recordatorio de que nunca es demasiado tarde para seguir nuestros sueños y crear la vida que deseamos. Sigue leyendo para más detalles sobre un embarazo durante la etapa de la menopausia. Familia Ingenes en la playa ¿Qué es la menopausia y cómo afecta la fertilidad? La menopausia es el cese permanente de la menstruación debido a la disminución de estrógenos y progesterona por los ovarios. Suele ocurrir entre los 45 y 55 años, marcando el fin de la etapa reproductiva. Durante este periodo, la ovulación se interrumpe de forma definitiva y la reserva ovárica alcanza niveles mínimos. Al disminuir la producción hormonal, la calidad y cantidad de óvulos se reduce, lo que explica la baja probabilidad de concebir de forma natural. Sin embargo, con técnicas de reproducción asistida y donación de óvulos, la maternidad sigue siendo posible incluso después del climaterio. ¿Cómo se puede quedar embarazada durante la menopausia? La alternativa más efectiva es la ovodonación: mujeres jóvenes y sanas donan óvulos para ser fertilizados y transferidos a la receptora. El procedimiento en Ingenes está disponible hasta los 52 años y se rige por los estándares de la ASRM (Sociedad Americana de Medicina Reproductiva). Si dispones de óvulos criopreservados en fases previas, puedes recurrir a ellos. Para más información sobre preservar tu fertilidad, consulta “¿Congelar óvulos a los 40 años es opción?”. ¿Cuáles son los riesgos de un embarazo en la menopausia? Los riesgos incluyen hipertensión inducida por el embarazo, preeclampsia, parto prematuro y mayor probabilidad de diabetes gestacional. La edad materna avanzada se asocia también a cesárea y complicaciones placentarias. Un seguimiento estricto con un especialista en reproducción asistida y medicina materno-fetal minimiza estos riesgos. Evita automedicarte sin consultar un médico. Antes de recurrir a cualquier medicamento es necesario que acudas con un médico especialista en Reproducción Asistida, particularmente si estás buscando incrementar tus probabilidades de quedar embarazada. ¿Qué alternativas de reproducción asistida existen en la menopausia? Además de la donación de óvulos, existen los tratamientos con donación de embriones y la gestación subrogada en países donde está permitida. Cada opción tiene implicaciones legales, éticas y emocionales, por lo que el acompañamiento psicológico es clave. Si presentas quistes ováricos o alteraciones en los ovarios, revisa esta información sobre “Se puede quedar embarazada con quistes en los ovarios” que puede ayudarte a entender tu caso particular. Familia Ingenes en el parque Historias reales que inspiran Conoce la historia de Lorena, quien con ovodonación logró su sueño de ser mamá, y la experiencia de María del Carmen, mamá a los 50 años. No dudes en contarnos tu historia para encontrar la mejor solución para ti. FAQ sobre embarazo en la menopausia ¿Es posible concebir naturalmente después de la menopausia? La concepción natural tras la menopausia es extremadamente rara debido a la falta de ovulación y a la baja calidad ovárica. Una vez confirmado el cese de la menstruación por más de 12 meses consecutivos, la reserva ovárica está agotada y la probabilidad de embarazo espontáneo es prácticamente nula. Para quienes desean un embarazo, la donación de óvulos o embriones es la opción recomendada. Siempre consulta con un especialista en reproducción asistida para evaluar tu caso y recibir un plan personalizado. ¿A qué edad aumenta el riesgo de complicaciones en el embarazo? Los riesgos comienzan a incrementarse a partir de los 35 años, pero se vuelven más significativos después de los 40–45 años. Entre los principales se cuentan hipertensión, diabetes gestacional, parto prematuro y anomalías cromosómicas. Un seguimiento médico constante, con controles de presión arterial y glucemia, ayuda a detectar a tiempo cualquier complicación. El equipo multidisciplinario de Ingenes colabora con ginecólogos, perinatólogos y nutricionistas para garantizar un embarazo seguro. ¿Cómo influyen las hormonas en un embarazo tardío? Las hormonas son fundamentales para el desarrollo embrionario y la instauración de la placenta. En la menopausia, los niveles de estrógeno y progesterona deben mantenerse con terapia de reemplazo o suplementos hormonales durante el proceso de transferencia embrionaria. Evita automedicarte sin consultar un médico; el ajuste de dosis y el seguimiento de niveles hormonales en sangre (ng/mL o pg/mL) garantizan un entorno óptimo para la implantación y el crecimiento fetal. ¿Qué apoyo emocional necesito durante el proceso? El acompañamiento psicológico es clave para manejar la ansiedad, el estrés y las expectativas. Muchos centros ofrecen terapias individuales y grupales para compartir experiencias y estrategias de afrontamiento. Contar con redes de apoyo —pareja, familia y profesionales— mejora el bienestar emocional y contribuye al éxito del tratamiento. Recuerda: no estás sola en este camino. Fuentes Consultadas National Institutes of Health. (2022). Menopause. MedlinePlus. https://medlineplus.gov/menopause.html American Society for Reproductive Medicine. (2021). Definitions of infertility and recurrent pregnancy loss. Fertility and Sterility,
Para hablar de hipotiroidismo y fertilidad, primero tenemos que saber que la tiroides es la glándula encargada de producir, almacenar y liberar dos hormonas que regulan el metabolismo de nuestro cuerpo: T4 o tiroxina y T3 o triyodotironina. La tiroides se encuentra situada en la parte anterior del cuello, debajo de la Manzana de Adán y se caracteriza por tener “forma de mariposa”. Los padecimientos que afectan a la glándula tiroides se deben a muchas causas, sin embargo pocas veces se habla de la relación que hay entre esta importante glándula y la fertilidad. Hoy hablaremos sobre hipotiroidismo, un padecimiento propio de la tiroides y de su impacto en la fertilidad de las mujeres. ¿Qué es el hipotiroidismo? El Hipotiroidismo es un padecimiento en el que la glándula Tiroides produce una cantidad menor de hormonas de las que debería. Este padecimiento puede presentarse en cualquier persona, sin embargo es 8 veces más común en mujeres que en hombres. ¿Cómo afecta el hipotiroidismo a la fertilidad? Cuando la glándula tiroides deja de producir suficientes hormonas T3 y T4, hay un desequilibrio hormonal en todo el cuerpo por lo que los ovarios y su ciclo natural de ovulación se ven afectados. Es por ello que la fertilidad se ve comprometida. ¿Cuáles son los síntomas del hipotiroidismo? Los síntomas que que se presentan cuando la glándula tiroides está produciendo pocas hormonas son: ¿Qué causa el hipotiroidismo? La causa de este padecimiento principalmente se debe a la tiroiditis o inflamación de la tiroides, que afecta las células de la tiroides e impide que funcione adecuadamente.Aunque la tiroiditis puede ser provocada por infecciones virales, la condición conocida como tiroiditis de Hashimoto (en la que el sistema inmunitario ataca la glándula tiroides) es su motivo más frecuente. Otras causas comunes de hipotiroidismo son: ¿Cómo sé si tengo hipotiroidismo? Para diagnosticar el hipotiroidismo deberás acudir con tu médico especialista en endocrinología. Tu médico comenzará por examinar el cuello para determinar si la tiroides es más pequeña o más grande de lo normal. Así mismo, evaluará tu piel, tus ojos, tu peso, tu ritmo cardiaco y tu temperatura en busca de otros síntomas de hipotiroidismo o hipertiroidismo. Posteriormente se solicitará un análisis de sangre para medir la hormona estimulante de la tiroides (THS) para dar el diagnóstico definitivo. Esta hormona producida por la glándula pituitaria, regula el funcionamiento. El rango normal de TSH es de entre 0.5 y 3.5 mU/ml, por lo que un nivel alto de TSH revela hipertiroidismo. ¿Cuál es el tratamiento adecuado si se tiene hipotiroidismo y se desea tener un bebé? En la mayoría de los casos, el tratamiento de las alteraciones de la tiroides es seguro. Y acercándote con un especialista se determinará cuál es la mejor opción para tu caso y logres tener un bebé. Cada caso es único y la manera de tratarlo también. Por lo que recomendamos que acudas a Ingenes para que un especialista de la Reproducción Asistida te valore y con un diagnóstico oportuno recomiende el programa integral adecuado para que logres cumplir tu sueño. Acércate a Ingenes, cuéntanos tu historia aquí.